
Η χαμηλή τοποθεσία του πλακούντα φοβίζει τις μέλλουσες μητέρες και τους προκαλεί πολλούς φόβους για το αποτέλεσμα της εγκυμοσύνης και του τοκετού. Ποιος είναι ο κίνδυνος και τι πρέπει να κάνουμε εάν έχει ήδη ακουστεί η διάγνωση της «χαμηλής τοποθέτησης», θα το πούμε σε αυτό το υλικό.

Τι είναι
Ο πλακούντας είναι ένα μοναδικό όργανο. Εμφανίζεται μόνο κατά τη διάρκεια της εγκυμοσύνης και εξαφανίζεται μετά τη γέννηση του μωρού. Ο στόχος του πλακούντα είναι να παρέχει στο μωρό τη διατροφή, την παράδοση όλων των ουσιών, βιταμινών και οξυγόνου που είναι απαραίτητες για την φυσιολογική ανάπτυξη και ανάπτυξή του. Ταυτόχρονα, ο πλακούντας βοηθά στην απομάκρυνση των μεταβολικών προϊόντων των ψίχουλων στο σώμα της μητέρας.
Το Placenta previa είναι μια ιδέα που προσδιορίζει τη θέση αυτού του προσωρινού και πολύ απαραίτητου οργάνου στην κοιλότητα της μήτρας. Η παρουσίαση είναι πάντα μια παθολογία, επειδή ο ίδιος ο όρος έχει την έννοια να βρει τον πλακούντα στο μονοπάτι κατά το οποίο το παιδί θα πρέπει να περάσει κατά τη διάρκεια του τοκετού.
Κανονικά, ο τόπος προσάρτησης του πλακούντα πρέπει να είναι τέτοιος ώστε το «παιδικό μέρος» του μωρού να μην παρεμβαίνει στη γέννηση. Όσον αφορά την παρουσίαση, αυτό σημαίνει ότι ο πλακούντας βρίσκεται χαμηλά, εν μέρει ή πλήρως μπλοκάρει την έξοδο προς τη μικρή λεκάνη.

Η χαμηλή τοποθέτηση είναι συχνή στην αρχή της εγκυμοσύνης. Έως και 20 εβδομάδες εγκυμοσύνης, μερική ή οριακή παρουσίαση καταγράφεται σε περίπου 10% των εγκύων γυναικών. Αλλά ο πλακούντας έχει την ιδιότητα να ανεβαίνει πάνω από την αυχενική περιοχή, ακολουθώντας τα τοιχώματα της μήτρας που μεγαλώνουν με το έμβρυο. Ως εκ τούτου, έως την 30η εβδομάδα της εγκυμοσύνης, μόνο το 3% των εγκύων γυναικών έχει παρουσίαση και έως τις 40 εβδομάδες - μόνο 0,5-1% των εγκύων μητέρων. Η διαδικασία αύξησης του πλακούντα ονομάζεται μετανάστευση.

Ο πλακούντας τελικά σχηματίζεται μόνο από 10-12 εβδομάδες εγκυμοσύνης. Πριν από αυτό, ο τόπος «αύξησης» του ωαρίου στο ενδομήτριο ονομάζεται χορίου. Η παρουσίαση είναι τριών τύπων.
- Πλήρης - ο εσωτερικός φάρυγγας καλύπτεται πλήρως από τον πλακούντα. Αυτή είναι μια πολύ επικίνδυνη απειλητική κατάσταση στην οποία ο αυθόρμητος τοκετός είναι αδύνατος και υπάρχει μεγάλη πιθανότητα θανάτου του εμβρύου ή της μητέρας ως αποτέλεσμα αυθόρμητης μαζικής αιμορραγίας.
- Ατελής - ο πλακούντας καλύπτει εν μέρει το εσωτερικό os του τραχήλου. Ο ανεξάρτητος φυσικός τοκετός, στις περισσότερες περιπτώσεις, είναι επίσης αδύνατος, ο κίνδυνος για το μωρό και τη μητέρα είναι μεγάλος.
- Χαμηλή ή χαμηλή - ο πλακούντας βρίσκεται πάνω από την είσοδο του αυχενικού καναλιού, αλλά η απόσταση από αυτό μέχρι το "παιδικό κάθισμα" δεν υπερβαίνει τα 7 εκατοστά. Ο εσωτερικός φάρυγγας δεν κλείνει από τον πλακούντα. Εάν το "μέρος του μωρού" είναι πολύ χαμηλό και επηρεάζει την άκρη του φάρυγγα, η παρουσίαση ονομάζεται περιθωριακή.
Ο φυσικός τοκετός με τέτοιο πλακούντα είναι πολύ πιθανός, ωστόσο, θα απαιτήσουν ιδιαίτερη προσοχή από γιατρούς και από εγκύους - με ιδιαίτερη προσοχή στη διαδικασία της έμβρυου.

Οι γιατροί μπορούν να καθορίσουν τον τύπο και τον βαθμό παρουσίασης μέσω σάρωσης υπερήχων. Σε κάθε προγραμματισμένο υπερηχογράφημα του πλακούντα, δίνεται ιδιαίτερη προσοχή. Προσδιορίζεται ο εντοπισμός του στο εμπρός ή πίσω τοίχωμα της μήτρας και μετράται η απόσταση από τον εσωτερικό φάρυγγα (είσοδος στον αυχενικό σωλήνα) έως την άκρη του «παιδικού τόπου».
Εάν είναι τουλάχιστον 3 εκατοστά, γίνεται διάγνωση «χαμηλού πλακούντα» ή «πρώτου βαθμού προφύλαξης πλακούντα».
πρέπει να σημειωθεί ότι η χαμηλότερη παρουσίαση είναι η ασφαλέστερη και από τους τρεις τύπους παρουσίασης. Οι προβλέψεις των γιατρών μαζί του είναι πιο ευνοϊκές, αλλά μια τέτοια ρύθμιση του «παιδικού τόπου», φυσικά, δεν αποτελεί παραλλαγή του κανόνα. Υπάρχουν ορισμένοι κίνδυνοι και κίνδυνοι.

Αιτίες χαμηλής τοποθέτησης
Σε γενικές γραμμές, είναι σχεδόν αδύνατο να επηρεαστεί κάπως ο τόπος σχηματισμού πλακούντα. Θα εμφανιστεί όπου θα είναι δυνατό να κερδίσετε ένα πόδι στο ωάριο κατά τη στιγμή της εμφύτευσης.
Ένα γονιμοποιημένο αυγό εμφυτεύεται στην κοιλότητα της μήτρας περίπου 8-9 ημέρες μετά τη γονιμοποίηση, από εκείνη τη στιγμή σχηματίζεται ένα χοριό, το οποίο στη συνέχεια γίνεται ο πλακούντας. Είναι αδύνατο να προσδιοριστεί πού ακριβώς θα «επιπλέει» το γονιμοποιημένο αυγό. Υπάρχουν όμως παράγοντες κινδύνου που αυξάνουν την πιθανότητα ότι η βλαστοκύστη θα αγκυροβολήσει πολύ χαμηλά.
Πρώτα απ 'όλα, αυτοί οι παράγοντες περιλαμβάνουν παθολογίες της δομής της μήτρας, ασθένειες του αναπαραγωγικού συστήματος της γυναίκας, τις συνέπειες των χειρουργικών επεμβάσεων.

Έτσι, σε γυναίκες που πάσχουν από φλεγμονώδεις διεργασίες του ενδομητρίου, που έχουν υποβληθεί σε άμβλωση ή άλλη θεραπεία, με ιστορικό καισαρικής τομής, οι πιθανότητες χαμηλού πλακούντα κατά την επόμενη εγκυμοσύνη είναι υψηλότερες. Τέτοιοι λόγοι ονομάζονται μήτρα ή ενδομήτρια. Αυτά περιλαμβάνουν:
- ενδομητρίωση;
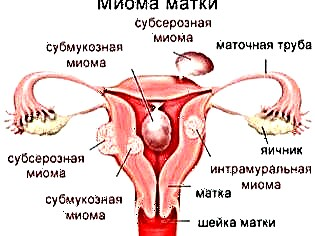
- χειρουργικές επεμβάσεις που εκτελούνται στη μήτρα - (άμβλωση, αφαίρεση ινομυωμάτων, διαγνωστική θεραπεία, καισαρική τομή).
- περίπλοκη προηγούμενη γέννηση?
- ινομυώματα της μήτρας;
- υπανάπτυξη και μη φυσιολογική συγγενής δομή του σώματος της μήτρας
- ανικανότητα του τραχήλου της μήτρας (ισθική-τραχηλική ανεπάρκεια)
- εγκυμοσύνη με πολλά έμβρυα ταυτόχρονα.

Ο λόγος για τη στερέωση του ωαρίου στο κάτω μέρος της μήτρας μπορεί να είναι η ενζυμική ανεπάρκεια των ίδιων των μεμβρανών. Τέτοιοι λόγοι για την ανάπτυξη χαμηλού πλακούντα ονομάζονται εμβρυϊκοί. Αυτά περιλαμβάνουν:
- ορμονικές διαταραχές σε μια γυναίκα
- φλεγμονώδεις ασθένειες των εξαρτημάτων, των σαλπίγγων, των ωοθηκών.
Σε επαναλαμβανόμενες εγκυμοσύνες, ένας χαμηλός πλακούντας είναι πιο πιθανός από ό, τι στην πρώτη εγκυμοσύνη. Όσο περισσότερο γεννά μια γυναίκα, τόσο μεγαλύτερη είναι η πιθανότητα εμφάνισης χαμηλότερου πλακούντα με κάθε επόμενη εγκυμοσύνη.


Πιστεύεται ότι τόσο οι υπέρβαρες γυναίκες όσο και οι γυναίκες που δεν μπόρεσαν να σταματήσουν το κάπνισμα με την έναρξη της εγκυμοσύνης διατρέχουν κίνδυνο. Εάν κατά την προηγούμενη εγκυμοσύνη ο πλακούντας εντοπίστηκε χαμηλός, με μεγάλη πιθανότητα, σύμφωνα με τους ειδικούς, ο «τόπος του παιδιού» θα βρίσκεται κάτω και κατά την επόμενη εγκυμοσύνη. Επιπλέον, υπάρχει μια συγκεκριμένη γενετική εξάρτηση - μια γυναίκα μπορεί να κληρονομήσει την τάση να μειώνει την τοποθέτηση από τη μητέρα της.

Διάγνωση και συμπτώματα
Μια χαμηλή προφύλαξη από πλακούντα μπορεί να υποδεικνύεται με κηλίδες σε οποιοδήποτε στάδιο της εγκυμοσύνης. Ο γιατρός μπορεί να μπερδευτεί από τις αυξημένες τιμές του ύψους του βυθού της μήτρας, οι οποίες είναι μπροστά από την πραγματική περίοδο της εγκυμοσύνης, καθώς και από τη λανθασμένη θέση του εμβρύου στην κοιλότητα της μήτρας - η πυελική ή εγκάρσια παρουσίαση του μωρού συχνά συνοδεύεται από χαμηλή τοποθέτηση.
Η αιματηρή απόρριψη από το γεννητικό σύστημα με χαμηλότερο προπλαστικό πλακούντα εμφανίζεται συνήθως για πρώτη φορά μετά από 12-13 εβδομάδες εγκυμοσύνης. Μπορούν να είναι περισσότερο ή λιγότερο άφθονα. Διαρκούν συχνά μέχρι την ίδια τη γέννηση.
Αλλά η πιο κοινή αιμορραγία είναι το τελευταίο τρίμηνο της εγκυμοσύνης, όταν τα τοιχώματα της μήτρας είναι τεντωμένα τόσο πολύ ώστε να υπάρχουν μερικές μικροαποκολλήσεις του «παιδικού τόπου» από το ενδομήτριο της μήτρας.

Στο ένα τρίτο των εγκύων γυναικών με χαμηλό πλακούντα, τέτοια αιμορραγία παρατηρείται μετά από 35 εβδομάδες εγκυμοσύνης. Έξι στις δέκα γυναίκες εμφανίζουν αρκετά έντονη αιμορραγία κατά τη διάρκεια της εργασίας. Ακόμη και ένας απρόσεκτος δυνατός βήχας, γέλιο, σεξ, δυσκοιλιότητα, άσκηση και έντονο στρες μπορεί να προκαλέσει αιμορραγία σε έγκυες γυναίκες με χαμηλή θέση του πλακούντα. Οποιαδήποτε ένταση των μυών της μήτρας είναι επικίνδυνη από ελαφρά απόσπαση και έκθεση των αιμοφόρων αγγείων.
Σε γυναίκες που έχουν χαμηλό πλακούντα που εκδηλώνονται από επεισοδιακή ή επίμονη αιμορραγία, χαμηλά επίπεδα αιμοσφαιρίνης, αναπτύσσεται αναιμία, χαμηλή αρτηριακή πίεση, ζάλη και επιθέσεις ξαφνικής αδυναμίας.
Εάν υπάρχει υποψία για προφύλαξη από πλακούντα, ο γιατρός δεν διεξάγει χειροκίνητη ενδοκολπική εξέταση, διότι μπορεί να προκαλέσει πρόωρο τοκετό ή αιμορραγία, η οποία μπορεί να είναι θανατηφόρα τόσο για το έμβρυο όσο και για την έγκυο γυναίκα.

Η σάρωση με υπερήχους θεωρείται η καλύτερη διαγνωστική μέθοδος. Ο υπέρηχος σας επιτρέπει να προσδιορίσετε τη θέση του "παιδικού καθίσματος" με ακρίβεια χιλιοστών.
Μερικές φορές η χαμηλή θέση του πλακούντα δεν έχει συμπτώματα. Η γυναίκα δεν παραπονιέται για τίποτα, και μόνο ο γιατρός υπερήχων στην επόμενη εξέταση εφιστά την προσοχή στο γεγονός ότι το «μέρος του παιδιού» είναι χαμηλότερο από ό, τι θα ήθελε. Σε αυτήν την περίπτωση, απαιτείται πιο προσεκτική παρακολούθηση της κατάστασης του πλακούντα: συνταγογραφούνται υπερήχοι ελέγχου που έχουν σχεδιαστεί για την παρακολούθηση της διαδικασίας μετανάστευσης και πραγματοποιούνται σε 12, 20 (ή 21-22) εβδομάδες και σε 30 εβδομάδες. Μπορεί να προτείνονται συχνότερες σαρώσεις εάν είναι απαραίτητο.

Κίνδυνοι και κίνδυνοι
Αυτό που απειλεί μια χαμηλή τοποθεσία του πλακούντα δεν είναι δύσκολο να μαντέψει κανείς. Στα αρχικά στάδια, είναι επικίνδυνο με την απειλή της αυθόρμητης αποβολής και σε μια πιο σταθερή ηλικία κύησης - με την απειλή της πρόωρης γέννησης. Σε γυναίκες με ένα τέτοιο πρόβλημα στο τέλος του δεύτερου και τρίτου τριμήνου, συχνά αναπτύσσεται κύηση, γεγονός που αυξάνει μόνο τους κινδύνους μιας δυσμενούς έκβασης. Οι μισές από τις έγκυες γυναίκες έχουν αναιμία ανεπάρκειας σιδήρου.
Εάν ο πλακούντας σχηματίζεται στα αρχικά στάδια και είναι προσκολλημένος χαμηλός, τότε η πιθανότητα το παιδί να πάρει λανθασμένη θέση στην κοιλότητα της μήτρας αυξάνεται κατά 50%. Το παιδί θα επιλέξει ενστικτωδώς μια θέση στην οποία το κεφάλι του δεν θα έρθει σε επαφή με τίποτα, συμπεριλαμβανομένου του πλακούντα.

Το μωρό με υψηλό βαθμό πιθανότητας δεν θα λάβει μια κεφαλική παρουσίαση, αλλά μια παρουσίαση με γλουτούς, η οποία θα περιπλέξει πολύ τη διαδικασία του τοκετού ή ακόμη και θα είναι ένδειξη για καισαρική τομή.
Για ένα μωρό, ένας πλακούντας με χαμηλό κρεβάτι είναι παράγοντας κινδύνου για την πιθανότητα εμφάνισης υποξίας. Η παρατεταμένη χρόνια πείνα οξυγόνου μπορεί να προκαλέσει το θάνατο ενός μωρού, μη αναστρέψιμες αλλαγές στις δομές του εγκεφάλου του.
Επίσης, η ανεπάρκεια του πλακούντα, η οποία αναπτύσσεται εάν παραλειφθεί το "παιδικό κάθισμα", μπορεί να οδηγήσει σε καθυστέρηση στην ανάπτυξη του εμβρύου. Το κάτω μέρος της μήτρας τροφοδοτείται λιγότερο καλά με αίμα από το σώμα και τον πυρήνα της μήτρας, γι 'αυτό το μωρό θα λάβει λιγότερα θρεπτικά συστατικά που χρειάζεται.
Η ανώμαλη θέση του οργάνου που τρέφει το μωρό είναι επικίνδυνη. Εάν ο πλακούντας συνδέεται χαμηλά, μια γυναίκα ανά πάσα στιγμή μπορεί να παρουσιάσει αιμορραγία, η οποία μπορεί να έχει πολύ θλιβερές συνέπειες.

Θεραπεία
Παρά το επίπεδο της σύγχρονης ιατρικής, δεν υπάρχει καθολική θεραπεία για χαμηλή τοποθέτηση. Δεν υπάρχουν τέτοια χάπια και ενέσεις για να αυξηθεί η "θέση του παιδιού". Μπορούμε μόνο να ελπίζουμε ότι η μετανάστευση θα συμβεί μόνη της, και στις περισσότερες περιπτώσεις αυτό ακριβώς συμβαίνει.
Το καθήκον των γιατρών είναι να αντιμετωπίσουν γρήγορα την περιοδική αιμορραγία και να διατηρήσουν την εγκυμοσύνη όσο το δυνατόν περισσότερο: έως ότου το μωρό είναι πλήρως βιώσιμο. Η συμμόρφωση με τις ιατρικές συστάσεις αποτελεί κορυφαία προτεραιότητα για κάθε έγκυο γυναίκα με χαμηλό πλακούντα.
Για τη μείωση του τόνου της μήτρας, συνταγογραφούνται αντισπασμωδικά φάρμακα: "No-shpa", "Papaverine", "Ginipral". Για να αναπληρώσετε την ανεπάρκεια σιδήρου μιας εγκύου, συνιστάται να ακολουθήσετε μαθήματα σιδήρου "Ferrum Lek", "Sorbifer". Για καλύτερη ροή αίματος στον ουροπλάκανο, για την εξάλειψη των συμπτωμάτων καθυστερημένης ανάπτυξης του μωρού, συνιστώνται η εμβρυϊκή ανεπάρκεια, "Curantin", "Trental", καθώς και φολικό οξύ, βιταμίνες Β, "Ascorutin" και βιταμίνη Ε σε μεγάλες θεραπευτικές δόσεις.
Πολύ συχνά, συνιστάται σε μια γυναίκα να λαμβάνει καθημερινά ενδομυϊκά διαλύματα μαγνησίου (10 ml το καθένα) και δισκία Magne B 6 δύο φορές την ημέρα. Εάν υπάρχει ορμονική ανεπάρκεια, συνταγογραφήστε το "Utrozhestan" ή το "Duphaston" σε μεμονωμένη δόση. Με μια ασυμπτωματική πορεία, μπορείτε να θεραπεύσετε στο σπίτι, με συχνά επεισόδια αιμορραγίας, συνιστάται να υποβληθείτε σε θεραπεία σε νοσοκομείο ημέρας σε γυναικολογική εξειδικευμένη κλινική.
Σε μεταγενέστερη περίοδο, μια γυναίκα πιο συχνά από άλλες έγκυες γυναίκες θα πρέπει να επισκεφθεί έναν γυναικολόγο και να κάνει CTG του εμβρύου για να βεβαιωθεί ότι η καρδιακή δραστηριότητα του μωρού είναι φυσιολογική και ότι δεν υπάρχει έντονη πείνα οξυγόνου. Η φαρμακευτική θεραπεία είναι πιθανό να συνεχιστεί μέχρι τη γέννηση εάν ο πλακούντας δεν αυξηθεί.

Συστάσεις για τη μέλλουσα μητέρα
Όπως έχει ήδη αναφερθεί, μια γυναίκα θα πρέπει να είναι εξαιρετικά προσεκτική. Έχει συνταγογραφηθεί ένα ήρεμο καθεστώς, αγχωτικές καταστάσεις, σωματική δραστηριότητα, άρση βαρών, κάμψη προς τα εμπρός αντενδείκνυται για αυτήν. Με χαμηλό πλακούντα, δεν πρέπει ποτέ να πηδάτε, να ταξιδεύετε σε ανώμαλους δρόμους με αυτοκίνητο ή λεωφορείο για οποιαδήποτε χρονική περίοδο, επειδή το τίναγμα μπορεί να προκαλέσει σοβαρή αιμορραγία.
Μια γυναίκα δεν πρέπει να κάνει σεξ, επειδή ο οργασμός διεγείρει τους μυς της μήτρας, γεγονός που θα αυξήσει την πιθανότητα απόπτωσης του πλακούντα. Απαγορεύεται όχι μόνο η άμεση σεξουαλική επαφή, αλλά και άλλες μορφές σεξουαλικής ικανοποίησης - στοματικό, πρωκτικό σεξ και αυνανισμός. Κάθε ενέργεια που μπορεί να οδηγήσει σε συστολή των μυών της μήτρας αντενδείκνυται.

Το αεροπορικό ταξίδι είναι επίσης ανεπιθύμητο. Η βέλτιστη θέση για ξεκούραση (και πρέπει να ξεκουραστείτε σε κάθε ελεύθερο λεπτό) βρίσκεται στην πλάτη σας με τα πόδια σας στραμμένα ανάποδα. Εάν δεν μπορείτε να ξαπλώσετε (η γυναίκα είναι στη δουλειά), θα πρέπει να σηκώσετε τα πόδια σας ψηλότερα ενώ κάθεστε.
Για να το κάνετε αυτό, μπορείτε να χρησιμοποιήσετε ένα μικρό αυτοσχέδιο υποπόδιο.

Πώς να γεννήσετε;
Με χαμηλό πλακούντα, ο τοκετός μπορεί να πραγματοποιηθεί τόσο φυσικά όσο και με χειρουργική επέμβαση - καισαρική τομή. Η τελική απόφαση σχετικά με την τακτική της μαιευτικής φροντίδας καθορίζεται σε περίπου 35-36 εβδομάδες εγκυμοσύνης με βάση τα αποτελέσματα του υπερήχου ελέγχου.
Εάν ο πλακούντας δεν έχει αυξηθεί, πιθανότατα, οι γιατροί θα συστήσουν την έγκαιρη παράδοση. Η καισαρική τομή γίνεται εάν μια γυναίκα έχει χαμηλό πλακούντα σε συνδυασμό με πυελική ή εγκάρσια παρουσίαση του εμβρύου, εάν είναι έγκυος με δίδυμα ή τρίδυμα, εάν η μήτρα έχει ουλές από προηγούμενες χειρουργικές επεμβάσεις.
Προσπαθούν επίσης να στείλουν έγκυες γυναίκες άνω των 30 ετών που έχουν υποστεί αρκετές αμβλώσεις και έχουν επιβαρυνθεί γυναικολογικό ιστορικό για χειρουργική επέμβαση. Εάν η εγκυμοσύνη συνοδεύεται από τακτική αιμορραγία, μπορεί επίσης να εξεταστεί μια προγραμματισμένη καισαρική τομή.

Μερικές φορές η ανάγκη για επείγουσα χειρουργική επέμβαση προκύπτει ήδη κατά τη διάρκεια του τοκετού, για παράδειγμα, εάν η αιμορραγία δεν σταματήσει μετά τη διέλευση του νερού, εάν υπάρχει αδυναμία των εργατικών δυνάμεων.
Εάν δεν υπάρχει αιματηρή εκκένωση, ένας έτοιμος και ώριμος τράχηλος, κανονικό μέγεθος της λεκάνης, ένα μεσαίου μεγέθους παιδί που βρίσκεται στην κεφαλική παρουσία, επιτρέπεται ανεξάρτητος τοκετός.
Η διέγερση της εργασίας με φάρμακα με χαμηλή παρουσίαση δεν πραγματοποιείται σε καμία περίπτωση, η εργασία πρέπει να αναπτυχθεί ανεξάρτητα.

Κριτικές
Σύμφωνα με κριτικές που άφησαν οι μητέρες στο Διαδίκτυο, στις περισσότερες περιπτώσεις, έως την 30ή εβδομάδα, η θέση του πλακούντα καθορίστηκε εντός των φυσιολογικών ορίων. Αυτό σημαίνει ότι οι παραβιάσεις που αποκαλύφθηκαν στις 20-21 εβδομάδες δεν αποτελούν ποινή, αλλά μια προσωρινή δυσκολία. Ο τοκετός με χαμηλό πλακούντα επίσης στις περισσότερες περιπτώσεις προχώρησε αρκετά ικανοποιητικά, γεννήθηκαν υγιή μωρά.
Κατά τη διάρκεια της εγκυμοσύνης, σύμφωνα με τις γυναίκες, είναι αρκετά δύσκολο να ακολουθείτε συνεχώς όλες τις συστάσεις, το πιο δύσκολο είναι η απαγόρευση των στενών σχέσεων. Για πολλούς, αυτό επιδεινώνει προσωρινά τις σχέσεις με έναν σύζυγο, η εγκυμοσύνη προχωρά με φόντο ανησυχίες και άγχος.

Για πληροφορίες σχετικά με τον κίνδυνο χαμηλών προδιαγραφών πλακούντα, δείτε το επόμενο βίντεο.



